Как подготовиться к процедуре
Пациенту при планировании данного обследования необходимо наладить режим дня, обеспечив отход ко сну в строго определенное время. Также нужно позаботиться о гигиене сна: удобная одежда, хорошо проветренное помещение и отсутствие посторонних раздражителей. За 3 часа до начала исследования следует прекратить пользование любыми электронными приборами и гаджетами (телефон, планшет, компьютер)
Накануне обследования нельзя:
-
принимать любой алкоголь;
-
употреблять кофе, крепкий чай, и другие кофеиносодержащие вещества;
-
спать днём.
Выполнение данных рекомендаций существенно повысит точность и качество исследования.
Как начисляются баллы за правильные ответы?
Накопление баллов для каждого медицинского работника осуществляется по следующей системе:
- за один год должно быть накоплено не менее 50 баллов (кредитов)/часов образовательной активности;
- за пять лет должно быть накоплено не менее 250 баллов (кредитов)/часов образовательной активности;
- трудоемкость в непрерывном образовании определяется системой зачетных единиц («ЗЕТ»), в которой один «ЗЕТ» равняется 45 минутам. Это 1 академический час.
Кроме того, во время перехода на новую систему обучение по программе может проводиться двумя способами.
- Специалисты, прошедшие сертификацию или аккредитацию после 1 января 2016-гогода, обучаются в рамках пятилетнего цикла.
- Специалисты, прошедшие сертификацию или аккредитацию до 1 января 2016-го года, обучаются вне этих рамок.
Состояния, вызывающие повышенную дневную сонливость
- Недосыпание (в силу различных причин)
- Некоторые соматические заболевания (например, гипотиреоз)
- Побочное действие лекарственных средств (антигистаминных препаратов, антидепрессантов, адренооблюкаторов)
- Депрессивные расстройства (особенно биполярное аффективное расстройство и атипичная депрессия)
- Идиопатическая гиперсомния
- Периодические движения конечностей во сне
- Обструктивные апноэ во сне
- Нарколепсия
К первичным расстройствам сна, обычно вызывающим дневную сонливость, относятся нарколепсия и обструктивные апноэ во сне. В связи с этим больному необходимо задать ряд вопросов, касающихся этих состояний. Нарколепсия, помимо повышенной дневной сонливости, характеризуется катаплексией (преходящей мышечной слабостью, обычно провоцирующейся интенсивной эмоциональной реакцией), сонным параличом (преходящим состоянием обездвиженности после пробуждения, которое, вероятно, связано с кратковременным продлением мышечной атонии, свойственной сну с БДГ), гипнагогическими галлюцинациями в момент засыпания и пробуждения. Обструктивные апноэ во сне часто отмечаются у лиц с избыточным весом, короткой массивной шеей или другими особенностями, способствующими обструкции верхних дыхательных путей. Обычно для этих больных характерны выраженный храп, фрагментированный, беспокойный, неосвежающий сон, головная боль и состояние спутанности по утрам, чувство удушья по ночам. Для подтверждения диагноза нарколепсии и обструктивных апноэ во сне необходима ПСГ.
[], [], []
Задачи диагностики
 Среди главных направлений спирометрии стоит выделить:
Среди главных направлений спирометрии стоит выделить:
- обнаружение существующих пульмонологических изменений;
- подтверждение / опровержение результатов заключений других диагностических методов, в частности, рентгенографии;
- оценку типа, степени тяжести патологий;
- контроль результативности ранее проводимого лечения;
- анализ воздействия на провокационные тесты;
- оценку рациональности оперативного вмешательства, а также динамический мониторинг по итогу операции;
- подготовку медицинских сведений с целью медико-социального аудита;
- сбор результатов различных диагностических методов для проведения ряда терапевтических процедур;
- прогноз вероятного развития болезней.
Процедура является безболезненной. Обследование может быть рекомендовано детям с 6 лет, умеющим осознавать и исполнять указания врача. Благодаря ему можно обнаружить изменения в функционировании дыхательной системы на ранних стадиях, что значительно повышает шансы на излечение.
Спирометрия способствует выявлению двух разновидностей пульмонологических расстройств: непроходимости дыхательных путей (обструкции) и снижения количества лёгочной ткани, уменьшение её эластичности (рестрикции). В дальнейшем полученные результаты берутся за основу назначенного лечения. В процессе терапии могут устанавливаться нейтральные спирометрические тесты, воспроизводящие её результативность.
Психические расстройства и нарушения сна
Многие психические заболевания связаны с нарушениями сна, особенно бессонницей. Поэтому обследование больного с нарушением сна должно обязательно включать оценку психического статуса
Нарушения сна нередки у больных шизофренией, болезнью Альцгеймера, но особенно важное значение имеет выявление тревожных и аффективных расстройств, поскольку эти больные в первую очередь обращаются к врачам общей практики и зачастую именно с жалобами на нарушения сна. Примерно 70% больных депрессией высказывают жалобы на бессонницу, причем особенно характерны жалобы на прерывистый беспокойный сон или преждевременные утренние пробуждения
В одном из исследований у 90% госпитализированных больных с депрессией обнаружены расстройства сна, подтвержденные ЭЭГ. Многочисленные полисомнографические исследования выявили у больных депрессией характерные изменения архитектоники сна: фрагментацию сна, изменения сна с БДГ (например, укорочение латентного периода сна с БДГ), редукцию медленного сна.
В то же время значительная часть больных с депрессией (примерно 20%) страдает не типичной бессонницей, а, напротив, дневной сонливостью, которая может проявляться периодической спячкой или быстрой утомляемостью. Подобные случаи иногда называют атипичной депрессией. Гиперсомния нередко наблюдается также у больных в депрессивной фазе биполярного расстройства, а также при сезонном аффективном расстройстве.
Взаимоотношения между депрессией и нарушениями сна довольно сложны. Иногда бывает трудно решить, является ли расстройство сна симптомом депрессии или фактором, провоцирующим развитие депрессивного эпизода. Некоторые больные с депрессией утверждают, что их «депрессия проходит», если им удается поспать нормально несколько ночей. Однако на сегодняшний день практически отсутствуют систематические исследования, которые бы определили, в какой мере, проводя лечение непосредственно бессонницы, можно повлиять на проявления депрессии
Вместе с тем следует заметить, что во многих случаях врачи не распознают депрессию и не назначают адекватной терапии, поскольку акцентируют внимание исключительно на симптомах бессонницы и других соматических жалобах. Общепризнано, что назначение больным с депрессией только снотворных средств нельзя признать адекватной терапией
Эта ситуация особенно опасна в связи с серьезной угрозой самоубийства.
Главная цель НМО и её медицинских тестов
Основной целью НМО является интеграция в систему персонифицированной ответственности врачей и фармацевтов. В настоящее время работники медицинских учреждений могут зарегистрироваться в системе на добровольной основе. Но уже в ближайшее время ее участниками автоматически станут все медработники без исключения.
Для достижения лучшего результата в своей профессиональной деятельности им необходимо в течение пяти лет повысить свою квалификацию. Для этого в течение 5 лет нужно набрать максимальное количество баллов в системе НМО. Подготовиться к повышению квалификации помогут представленные на нашем портале соответствующие медицинские тесты НМО с ответами.
Уровень сатурации (насыщение крови кислородом)

Насыщение крови кислородом, измеряемое с помощью пульсоксиметра, называют сатурацией крови кислородом (SpO2). Из-за остановок дыхания в кровоток не поступает достаточного количества кислорода, и наступает кислородное голодание. Падение уровня кислорода в крови ниже нормы называют десатурацией.
- Вариант нормы: SpO2= 95-98%
- Легкая десатурация: SpO2=90-94%
- Десатурация средней степени: SpO2=80-89%
- Тяжелое кислородное голодание: SpO2 менее 80%
У некоторых людей с тяжелой формой апноэ SpO2 может упасть до 50-60%. Это означает, что в их организм поступает чуть больше половины объема кислорода, необходимого для оптимальной работы всех систем организма. Это может вызвать серьезные нарушение работы сердца, мозга и других органов. Среднетяжелая и, особенно, тяжелая десатурация во время сна являются показанием к немедленному началу лечения.
Надеемся, что эти краткие объяснения помогут немного разобраться в отчетных документах по исследованию сна и удовлетворить свое любопытство. Но еще раз напомним, что полноценный анализ результатов тестирования может дать только доктор, т.к. он оценивает параметры сна в комплексе. Поэтому, пройдя полисомнографию или кардиореспираторное мониторирование, не откладывайте надолго визит к врачу.
Нарушения сна при соматических и неврологических заболеваниях
Нарушения сна могут быть вызваны целым рядом соматических и неврологических заболеваний
Поэтому при обследовании больного с жалобами на нарушения сна следует обращать внимание на возможные признаки дисфункции щитовидной железы (гипотиреоз или тиреотоксикоз), заболеваний легких (бронхиальная астма, хронические обструктивные заболевания), желудочно-кишечные расстройства (например, эзофагальный рефлюкс), неврологических заболеваний (например, болезни Паркинсона), которые способны нарушать сон. Любое состояние, сопровождающееся выраженным болевым синдромом, может привести к расстройству сна
Примером может служить фибромиалгия. При этом заболевании, характеризующемся мышечными болями и наличием множественных специфических болезненных точек, часто наблюдается бессонница, а при полисомнографии во время медленного сна выявляются включения альфа-ритма (так называемый «альфа-дельта сон»).
Заболевания, которые стали причиной нарушений сна, могут быть выявлены при физикальном осмотре и лабораторном исследовании. По возможности следует всегда пытаться найти и лечить первопричину нарушения сна, а не инсомнию саму по себе.
Показания к спирометрии
Дыхательная система состоит из проводящих путей (трахея, бронхи, бронхиолы), и функциональной ткани легких, где непосредственно осуществляется газообмен. Поступление воздуха в дыхательные пути происходит в результате сокращения дыхательных мышц грудной клетки и диафрагмы.
Любые изменения хотя бы в одной из вышеуказанных структур будут сопровождаться нарушением функции внешнего дыхания. Впрочем, возможны и экстрапульмональные или внелегочные факторы: болезни сердца, ЦНС (центральной нервной системы), обменные нарушения.
 Показаниями к проведению спирометрии являются:
Показаниями к проведению спирометрии являются:
- одышка;
- постоянный кашель, сухой или с выделением мокроты;
- изменения по данным рентгенографии органов грудной клетки;
- отклонения результатов пульсоксиметрии (измерения насыщения крови кислородом);
- подготовка к бронхоскопии, к вмешательствам на грудной клетке и на бронхиальном дереве;
- аллергически реакции, сопровождающиеся бронхоспазмом;
- продолжительное курение.
Спирометрия используется для диагностики таких заболеваний бронхолегочной системы как ХОБЛ (хроническая обструктивная болезнь легких) и бронхиальная астма. Пациентам, страдающим этими заболеваниями, рекомендовано проведение спирометрии не реже 1-2 раз в год для контроля эффективности лечения.
Также спирометрию наряду со многими другими исследованиями обязательно проводят всем призывникам для определения годности к строевой службе. Еще одно показание – выяснение профпригодности к работе в экстремальных условиях или в кислородно-дыхательной аппаратуре.
Противопоказания к спирометрии:
- подозрение на рак легкого;
- туберкулез;
- другие состояния, сопровождающиеся кровохарканьем;
- травмы грудной клетки с пневмотораксом;
- расслаивающаяся аневризма аорты;
- инфаркт миокарда;
- инсульт ишемический или геморрагический;
- операции на глазах, на органах грудной клетки и брюшной полости, проведенные менее 6 нед. назад;
- психические расстройства.
Показания и противопоказания к спирометрии определяет терапевт или более узкий специалист, пульмонолог, занимающийся диагностикой и лечением бронхолегочной патологии. Эти же врачи и проводят спирометрию в амбулаторных условиях поликлиники или частного кабинета.
4.Как проходит процедура спирометрии с бронхолитиком
Перед прохождением диагностики на спирографе необходимо воздержаться от курения и кофе, а также приёма пищи. Не рекомендуются стрессовые ситуации и физические нагрузки за сутки до исследования.
После прихода к пульмонологу необходимо какое-то время спокойно посидеть и согреться. Врач в это время описывает действия, которые может вас попросить осуществлять в ходе спирометрии. Для детей разработаны специальные анимационные компьютерные программы, которые в виде игры задают последовательность дыхательных манёвров.
Каждый пациент использует индивидуальный одноразовый мундштук. Ингаляция бронхолитика также отвечает требованиям антисептики.
Результаты исследования поступают в память спирографа, который затем их обрабатывает. Специальное программное обеспечение позволяет получить расчётные параметры функции дыхания, которые затем лягут в основу разработки эффективной терапевтической схемы. По мере прохождения лечебного курса спирометрия может быть назначена пульмонологом повторно с целью оценки ответной реакции на проводимую терапию.
Немного о нашем дыхании
Дыхание –жизненный процесс, в результате которого организм из воздуха получает кислород, необходимый для жизни, и выделяет углекислый газ, образующийся при обмене веществ. Дыхание имеет такие этапы: внешнее (с участием легких), перенос газов эритроцитами крови и тканевое, то есть обмен газами между эритроцитами и тканями.
Перенос газов исследуют с помощью пульсоксиметрии и анализа газового состава крови. Об этих методах мы тоже немного поговорим в нашей теме.
Исследование вентиляционной функции легких доступно и проводится практически повсеместно при болезнях органов дыхания. Оно основано на измерении легочных объемов и скорости воздушных потоков при дыхании.
Дыхательные объемы и емкости
Жизненная емкость легких (ЖЕЛ) – наибольший объем воздуха, выдыхаемый после самого глубокого вдоха. Практически этот объем показывает, сколько воздуха может «поместиться» в легкие при глубоком дыхании и участвовать в газообмене. При уменьшении этого показателя говорят о рестриктивных нарушениях, то есть уменьшении дыхательной поверхности альвеол.
Функциональная жизненная емкость легких (ФЖЕЛ) измеряется как и ЖЕЛ, но только во время быстрого выдыхания. Ее величина меньше ЖЕЛ за счет спадения в конце быстрого выдоха части воздухоносных путей, в результате чего некоторый объем воздуха остается в альвеолах «невыдохнутым». Если ФЖЕЛ больше или равна ЖЕЛ, пробу рассматривают как неверно выполненную. Если ФЖЕЛ меньше ЖЕЛ на 1 литр и больше, это говорит о патологии мелких бронхов, которые спадаются слишком рано, не давая воздуху выйти из легких.
Во время выполнения маневра с быстрым выдохом определяют и другой очень важный параметр – объем форсированного выдоха за 1 секунду (ОФВ1). Он снижается при обструктивных нарушениях, то есть при препятствиях для выхода воздуха в бронхиальном дереве, в частности, при хроническом бронхите и тяжелой бронхиальной астме. ОФВ1 сравнивают с должной величиной или используют его отношение к ЖЕЛ (индекс Тиффно).
Снижение индекса Тиффно менее 70% говорит о выраженной бронхиальной обструкции.
Определяется показатель минутной вентиляции легких (МВЛ) – количество воздуха, пропускаемое легкими при максимально быстром и глубоком дыхании за минуту. В норме оно составляет от 150 литров и больше.
Важные преимущества нашего сайта
- акушеры;
- офтальмологи;
- кардиологи;
- педиатры;
- врачи прочих специальностей.
- Во-первых, можно значительно сэкономить время. У нас есть все тесты с официального портала с верными ответами. Поэтому посетителю сайта не потребуется тратить время на поиск правильного ответа в книгах или свободных источниках в сети Интернет. Этот момент особенно актуален для практикующих врачей. У них всегда мало свободного времени.
- Во-вторых, это удобно. Правильные ответы выделены и помечены знаком «+». Это позволит избежать недоразумений и непредвиденных ситуаций.
- В третьих, простота использования сайта позволит быстро найти и открыть нужный тест, прочитать вопрос, запомнить правильный ответ, и заработать баллы НМО.
- В-четвертых, это круглосуточный доступ. А регулярное добавление новых тестов позволит в любое удобное время суток заниматься подготовкой и самообразованием.
Пикфлоуметрия
Это метод исследования, помогающий определить степень сужения (обструкции) дыхательных путей. Проводится пикфлоуметрия с помощью небольшого аппарата — пикфлоуметра, оснащенного шкалой и мундштуком для выдыхаемого воздуха. Наибольшее применение пикфлоуметрия получила для контроля над течением бронхиальной астмы.
Как проводится пикфлоуметрия
Каждый больной с астмой должен проводить пикфлоуметрию дважды в день и записывать результаты в дневник, а также определять средние значения за неделю. Кроме того, он должен знать свой лучший результат. Снижение средних показателей свидетельствует об ухудшении контроля за течением болезни и начале обострения. При этом необходимо обратиться к врачу или увеличить интенсивность терапии, если пульмонолог заранее объяснил, как это сделать.
График ежедневной пикфлоуметрии
Пикфлоуметрия показывает максимальную скорость, достигнутую в течение выдоха, которая хорошо соотносится со степенью бронхиальной обструкции. Проводится она в положении сидя. Сначала пациент спокойно дышит, затем производит глубокий вдох, берет в губы мундштук аппарата, держит пикфлоуметр параллельно поверхности пола и максимально быстро и интенсивно выдыхает.
Процесс повторяется через 2 минуты, затем еще раз через 2 минуты. В дневник записывается лучший из трех показателей. Измерения делаются после пробуждения и перед отходом ко сну, в одно и то же время. В период подбора терапии или при ухудшении состояния можно проводить дополнительное измерение и в дневные часы.
Как интерпретировать данные
Нормальные показатели для этого метода определяются индивидуально для каждого больного. В начале регулярного использования, при условии ремиссии заболевания, находится лучший показатель пиковой скорости выдоха (ПСВ) за 3 недели. Например, он равен 400 л/с. Умножив это число на 0,8, получим минимальную границу нормальных значений для данного пациента – 320 л/мин. Все, что больше этого числа, относится к «зеленой зоне» и говорит о хорошем контроле над астмой.
Теперь умножаем 400 л/с на 0,5 и получаем 200 л/с. Это верхняя граница «красной зоны» — опасного снижения бронхиальной проходимости, когда необходима срочная помощь врача. Значения ПСВ между 200 л/с и 320 л/с находятся в пределах «желтой зоны», когда необходима коррекция терапии.
Эти значения удобно начертить на графике самоконтроля. Так будет хорошо понятно, насколько контролируется астма. Это позволит вовремя обратиться к врачу при ухудшении состояния, а при длительном хорошем контроле позволит постепенно уменьшить дозировку получаемых лекарств (также лишь по назначению пульмонолога).
Спирометрия: показания и противопоказания
Показаниями к назначению спирометрии являются следующие состояния:
- не поддающийся лечению затяжной кашель, не проходящий дольше 3-4 недель
- одышка, чувство давления, заложенности в грудной клетке
- затрудненный вдох или выдох
- «свистящее», «сипящее» при вдохе дыхание
- подозрение на возникновение бронхита
- частые обострения бронхита
- дифференциальная диагностика бронхиальной астмы и бронхита
- необходимость диагностировать или опровергнуть диагноз бронхиальной астмы
- необходимость коррекции лечения бронхиальной астмы
- мониторинг лечения при заболеваниях бронхолёгочной системы
- стаж курильщика
- наличие профессиональной вредности
- отягощенный анамнез по заболеваниям органов дыхания
- определение ФВД после перенесённых заболеваний бронхолёгочной системы
Противопоказаниями к проведению исследования служат:
- острая сердечная недостаточность
- состояние после недавно перенесённого инсульта
- состояние после недавно перенесённого инфаркта
- аневризмы торакальные, абдоминальные, церебральные
- гипертоническая болезнь, тяжёлое (кризовое) течение
- состояние после недавней полостной операции
- пневмоторакс
- кровохаркание
Подготовка к исследованию
Перед исследованием ФВД специальная подготовка не потребуется, однако все же стоит исключить любые физические и нервные нагрузки, физиопроцедуры; отказаться от употребления пищи за 2 часа и от курения за 4 часа до диагностики; опорожнить кишечник и мочевой пузырь; воздержаться от приема бронхорасширяющих (вентолин, беродуал, атровент и др.) и кофеиносодержащих средств (включая чай и кофе) за 8 часов до обследования; исключить ингаляцию (кроме обязательных!); смыть помаду; ослабить галстук, расстегнуть воротник.
Обязательно с собой нужно взять направление врача на диагностику, а если такое обследование уже ранее проводилось, то и результаты предыдущего исследования.
Пациент обязан знать точный вес и рост. Перед началом проведения процедуры нужно 15 минут находиться в сидячем положении, поэтому пациенту следует прийти немного заблаговременно. Нужно одеть свободную одежду, которая не стесняет деятельность грудной клетки при усиленном дыхании. Также категорически запрещается в течение суток накануне обследования принимать эуфиллин или другие подобные подобные препараты.
В целом, исследование функции внешнего дыхания не доставляет никаких неприятных ощущений. Это безопасное и безболезненное исследование. Однако, если процедура проводится при наличии скрытых противопоказаний, обследование в крайне редких ситуациях может привести к бронхоспазму или приступу затяжного кашля. В таком случае врач тут же окажет необходимую помощь.
- Источники
- Неклюдова Г. В., Черняк А. В., Кеворкова М. С. – Параметры функции внешнего дыхания: сравнение двух бодиплетизмографов. – 2019 г.
- Елена Евсюкова: Методы исследования функции внешнего дыхания при патологии легких. – 2014 г.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Пульсоксиметрия
Пульсоксиметрия помогает определить, сколько кислорода переносится гемоглобином, находящимся в артериальной крови. В норме гемоглобин захватывает до 4 молекул этого газа, при этом насыщение артериальной крови кислородом (сатурация) равно 100%. При снижении количества кислорода в крови сатурация снижается.
Пульсоксиметрия
Для определения этого показателя применяются небольшие приборы – пульсоксиметры. Они похожи на своеобразную «прищепку», которая надевается на палец. В продаже имеются портативные аппараты этого типа, их может приобрести любой больной, страдающий хроническими легочными заболеваниями, для контроля за своим состоянием. Пульсоксиметры широко используют и врачи.
Когда проводится пульсоксиметрия в стационаре:
- во время кислородной терапии для контроля ее эффективности;
- в отделениях интенсивной терапии при дыхательной недостаточности;
- после тяжелых оперативных вмешательств;
- при подозрении на синдром обструктивного апноэ сна – периодической остановки дыхания во сне.
Когда можно использовать пульсоксиметр самостоятельно:
- при обострении астмы или другого легочного заболевания, чтобы оценить тяжесть своего состояния;
- при подозрении на ночное апноэ – если пациент храпит, у него имеется ожирение, сахарный диабет, гипертоническая болезнь или снижение функции щитовидной железы – гипотиреоз.
Норма насыщения кислородом артериальной крови составляет 95 – 98%. При снижении этого показателя, измеренного в домашних условиях, необходимо обратиться к врачу.
Как проходит обследование
Портативная система кардио-мониторинга состоит из следующих функциональных блоков:
-
записывающее устройство, оснащенное фиксирующими ремнями;
-
назальная или ороназальная пластиковая канюля (крепится в нижний носовой ход или в полость рта);
-
дополнительные электроды для электрокардиограммы;
-
датчики движения (устанавливаются на груди и животе пациента);
-
датчик для пульсоксиметрии (крепится на пальце пациента);
-
микрофон (для записи звуков храпа).
При планировании исследования врач-диагност дает пациенту подробный инструктаж о том, что необходимо сделать. Датчики и записывающее устройство фиксируются пациентом на теле самостоятельно перед сном. Все датчики устанавливаются безболезненно и не могут навредить ни пациенту, ни аппарату, даже если положение во время сна многократно меняется.

После пробуждения исследуемый отсоединяет датчики устройства и выключает его. Вся информация сохраняется на электронном носителе и после возвращения прибора в клинику расшифровывается врачом функциональной диагностики. Заключение с описанием передается лечащему врачу пациента.
Подготовка к процедуре
Спирография проводится в утреннее время, натощак. В любом случае, после приема пищи должно пройти не менее 6-8 часов. Допустимо выпить стакан тёплой кипячёной воды с одним лёгким крекером. Перед исследованием категорически запрещается:
- употреблять алкоголь
- курить
- пить чай, кофе, энергетики
- выполнять физические упражнения
- принимать бронхолитические препараты (при постоянном приёме исключаются на 6-12 часов, пролонгированные формы — на 24 часа)
На пациенте не должно быть стесняющей одежды. Перед самой процедурой нужно отдохнуть — посидеть в спокойном состоянии 20-30 минут.
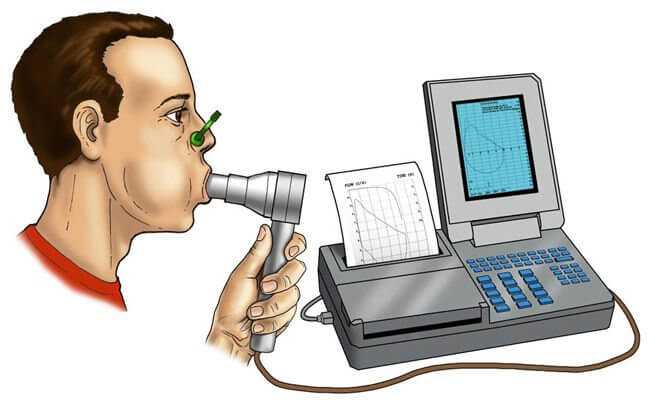
Методика проведения исследования
Как проводится спирография? После объяснения всех нюансов осуществления диагностической процедуры и двадцатиминутного отдыха пациента врач приступает к выполнению методики. Больного просят сесть ровно
Важно не наклонять голову, не сгибаться в туловище для предотвращения искажения результатов исследования
Спирография – метод диагностики, который фиксирует и оценивает струю воздуха, выпускаемую через рот. Для достоверной оценки результатов больному нужно закрыть нос специальным зажимом. После того, как пациент подготовится, можно начинать диагностику.
Человек охватывает загубник для направления воздуха в соответствующую трубку. Доктор перед непосредственным выдохом контролирует плотность контакта рта с пластиком для предотвращения потери части газовой смеси с искажением конечного результата.
Врач дает указания пациенту о характере дыхания.

Чаще всего используются следующие приемы:
Обычное дыхание в спокойном режиме. В течение 6-7 циклов компьютер фиксирует дыхательный объем (ДО) легких больного, высчитывает количество (кратность) движений грудной клетки за 1 минуту и другие параметры;
Форсированный выдох. Предварительно пациент делает максимально глубокий вдох. Дальше в течение шести секунд больной должен быстро и под напором выталкивать воздух из легких в трубку. Указанная проба может частично видоизменяться при необходимости. Главное – выполнять указания врача;
Частое и максимальное глубокое дыхание от десяти до пятнадцати секунд. Указанный прием может стать причиной головокружения и даже потери сознания
С осторожностью методика выполняется у детей и людей пожилого возраста.
Обработка цифровых данных осуществляется компьютером с формированием соответствующего графического изображения. После выполнения указанного выше алгоритма действий и регистрации конечных результатов методики доктор в письменном виде делает заключение, которое помогает установить окончательный диагноз и решить вопрос о лечении конкретного пациента.
Важно! Сколько стоит спирография? Провести соответствующую диагностику можно в государственной или частной клинике. В первом случае при наличии направления от врача пациенту услуга предоставляется бесплатно
В частных клиниках цена колеблется от 800 до 1200 рублей. Для выбора медучреждения можно воспользоваться отзывами с фото кабинетов функциональной диагностики, которые доступны в интернете.
Виды и опасности ночного апноэ
Различают 3 вида ночного апноэ — обструктивное, центральное и смешанное.
Обструктивное апноэ
Эта патология вызвана затруднением прохождения воздуха по верхним дыхательным путям из-за снижения тонуса мышц гортани и глотки. Такое снижение приводит к блокировке верхних дыхательных путей и к изменению газового состава крови (концентрация кислорода в ней уменьшается, а углекислого газа — увеличивается, развивается метаболический ацидоз). Возникшая гиперкапния стимулирует дыхательный центр, происходит резкий вдох (иногда серия вдохов, сопровождается храпом), показатели крови выравниваются, но сон из глубокого становится поверхностным, нарушаются биологические ритмы, что приводит к недосыпанию, хронической усталости и гормональным сдвигам в организме. Главная опасность обструктивного апноэ в том, что при частых эпизодах остановки дыхания артериальное давление во сне не снижается, как в норме, а резко повышается, что ведет к возникновению таких серьезных заболеваний, как артериальная гипертензия, ишемическая болезнь сердца, инфаркт миокарда и инсульт.
Центральное апноэ
Это нарушение ночного дыхания связано с нестабильной работой дыхательного центра,находящегося в стволе головного мозга. Снижение концентрации кислорода в крови вместе с повышением концентрации углекислого газа способны вызывать повышение давления в малом круге кровообращения (легочную гипертензию) с последующим развитием правожелудочковой недостаточности.
Смешанное апноэ
Как понятно из названия, в его механизме участвуют оба компонента: гипотонус мышц гортани и глотки, а также нарушение центральной регуляции процесса дыхания.
Респираторный кардио-мониторинг позволяет достоверно определить характер ночного апноэ и при необходимости спланировать его коррекцию.































